植入脑子里,让帕金森病人不再抖动科普中国
某个寻常的下午,北京某三甲医院神经外科的手术室内,医生站在病床前,淡定地按下脑起搏器的开关。几秒后,一位因帕金森病而动作迟缓、僵硬的患者,动作明显流畅。他缓缓起身,试着旋转身体,然后甩开腿走了几步,泪水瞬间盈满了眼眶——这是他十年来第一次如此自如地行动。
有人将这段场景发在网上,留言说:“好像有魔法一样。”
但这并不是魔法,而是一项已经在中国开展近三十年的医疗技术——脑深部电刺激术(Deep Brain Stimulation, DBS),它还有个形象的名字,叫“脑起搏器”。这是一种将电极植入脑内特定靶点,通过电刺激,调控特定神经环路的异常神经活动,从而治疗脑功能性疾病的神经调控技术。
目前,该技术已被广泛用于涉及运动、边缘系统、认知及记忆环路的各种脑功能性疾病的治疗和机制研究,比如帕金森、精神性疾病(重度抑郁症、强迫症、神经性厌食等)、慢性疼痛、成瘾性疾病及 AD 等,并取得了令人鼓舞的初步成果[2]。
尤其值得一提的是,截至 2025 年 9 月,国产脑起搏器已实现全面商用,在 8 个国家 400 家医院开展植入,临床已帮助 3 万名帕金森病患者改善运动功能[5]。
这项技术的故事,既是一部医疗技术的引进史,也是中国高端医疗器械从依赖进口到实现自主可控的发展缩影。
图库版权图片,转载使用可能引发版权纠纷
脑起搏器是如何工作的?
要理解这场“技术突围”的意义,首先要认识“脑起搏器”。
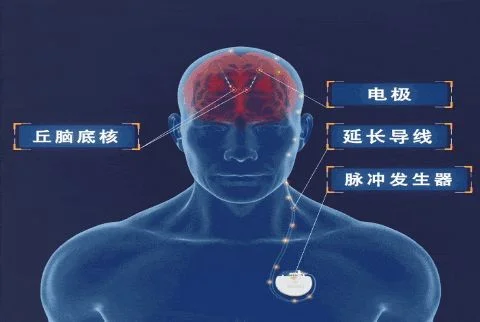
脑起搏器(DBS)并非单一医疗器械,而是一套植入体内的精密电子系统。这套系统由四个关键部件组成:
· 电极,一根直径约 1.25 毫米的纤细导线,其前端设有触点,负责将电刺激精准、稳定的传输至患者脑内的靶点核团。其植入精度要求极高,位置误差通常需控制在 1~2 毫米以内,以免刺激到邻近的视觉、语言或运动功能区,引发副作用。
· 脉冲发生器,一个形似心脏起搏器的金属钛盒,通常植入于锁骨下方的皮下。它内置电池与集成电路,是整个系统的能量供应与指令中心,负责产生并调控所需的电脉冲。
· 导线,连接颅内电极与胸部脉冲发生器的“桥梁”,通常经由皮下隧道,沿颈侧走行。
· 体外程控仪,医生手持的无线控制设备,形似平板电脑,用于在术后通过无线信号(通常是蓝牙或专用射频)调整刺激参数,为患者寻找个性化的最佳治疗方案。
脑起搏器(DBS)的完整治疗过程分为“手术植入硬件” 和 “术后程控” 两步。
手术全程要在局麻或全身麻醉下进行,医生首先会通过“磁共振(MRI)” 精准定位大脑内的治疗核团,然后在患者头部钻一个小孔,将电极精准植入“预定靶点”;随后在胸部皮下安放脉冲发生器,通过皮下导线将二者相连,完成“脑起搏器”在体内的硬件搭建。
然而,手术成功只是治疗的开始。术后数周,当伤口愈合,治疗便进入更为关键的“程控”阶段。医生会通过体外设备无线调整刺激参数,如同为一把复杂的锁寻找唯一的钥匙,为患者匹配出疗效最佳、副作用最小的个性化“刺激处方”。这个过程需要耐心与技巧,直至为患者找到最合适的治疗方案。
脑起搏器通过植入电极直接刺激大脑的核团,图源:清华大学
脑起搏器的引进之困:为何早期举步维艰?
脑起搏器在中国走过的路,并非一帆风顺。
1998 年,安徽省立医院和北京天坛医院分别在 9 月和 11 月完成了国内首批脑深部电刺激(DBS)手术——一共做了 4 例,其中 3 例选择了针对“震颤”的丘脑腹中间核(Vim),1 例尝试了丘脑底核(STN)。这也是中国首次用 DBS 技术来治疗震颤为主的帕金森病。这在当时是一次里程碑式的探索。
然而,此后十余年,这项技术的推广却步履维艰。
到 2009 年,全国每年能开展的手术平均不足 180 例,有条件的中心仅有 8 家[8]。以当时中国庞大的帕金森患病人群估算,能接受这项治疗的患者比例只有约万分之零点一,远远低于同期美国的 5%[6]。
原因直白而现实,每一道都是横在患者和治疗之间,必须跨越的坎。
第一,手术太难。手术本身,就是一道高耸的技术门槛。传统方法需要在患者头上牢牢固定一个沉重的立体定向头架,医生要凭借影像、图纸和复杂的计算,依靠多年经验手工定位、钻孔、植入。整个过程漫长、繁复,对主刀医生的经验和医疗团队的整体配合要求极高。一家新医院若想开展,往往需要经年累月的技术沉淀和人才培养,这使得技术的普及异常缓慢。
第二,价格太贵。早期设备完全依赖进口,一套系统售价动辄 20 万元以上[11],对于绝大多数家庭而言,尤其是需要长期应对慢性疾病的家庭而言,是一笔沉重的、甚至难以承受的经济负担,让无数患者望而却步。
第三,调试太麻烦。手术成功,仅仅是漫长治疗的开始。术后,患者需要频繁返回医院,由医生像调试精密仪器一样,反复尝试、寻找那组能带来最佳疗效、又最少副作用的电刺激参数。每一次复诊,对异地求医的患者来说,都是时间、精力和不菲路费的沉重付出。长期、高频次的随访,成了压垮许多家庭的最后一根稻草。
技术有了,但用不起、用不好、不敢用——这是中国脑起搏器起步期最真实的写照。
困局之中,出路在哪?
答案,藏在“自主创新”四个字里。一场从“根”上解决问题的国产化破局之路,就此拉开序幕。
破局之路:国产化的精准突破
破局,没有捷径,唯有直面每一个最具体、最棘手的难题。中国科学家当时果断采取“对症下药”策略,精准打击。
针对“手术复杂”,为了缩短人才培养周期太长,他们就引入机器人辅助。随着多模态影像定位技术的进步及机器人技术的更迭换代升级,全麻下机器人辅助电极植入具有精度高、耗时短、更安全、设备一体化等优势,近年来被国内外越来越多的中心所采用。目前国内有超过 38 家中心常规应用立体定向机器人辅助 DBS 电极植入[8]。
针对“价格昂贵”,他们坚定走国产化道路。2000 年,天坛医院就开始与清华大学合作,研发国产 DBS 设备。2013 年,首款国产脑起搏器获批上市,打破了美国的技术垄断,不仅使我国成为世界上第二个掌握这一技术的国家,还将脑起搏器的价格降低了 50%,加之医保覆盖,可及性大幅提升[11]。2014 年,我国又成功实施首例可充电脑起搏器植入手术,让脑起搏器的发展向前迈进一大步。
安全充电中,图源:清华大学
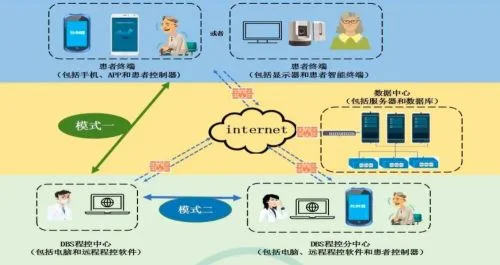
针对“随访困难”,他们首创了远程疗诊平台。过去患者术后需要多次返回医院调整参数,异地就医成本高昂。自 2016 年,我国就搭建了“远程程控”平台立并逐步在全国进行推广。如今患者在家就能接受专业的参数调整,截止 2022 年底,就已经累计为超过 7000 名患者进行了 4.6 万次的远程程控服务[8]。
模式一:DBS 程控中心-患者;模式二:DBS 程控中心-DBS 程控分中心-患者,图源;参考文献 [12]
这些从临床痛点出发的精准突破,不是孤立的技术胜利,而是一套从技术、到临床、再到服务的体系性创新。它标志着中国脑起搏器的发展,从最初的“仰望”和“模仿”,进入了自主定义解决方案、甚至开始输出“中国范式”的新阶段。
“脑起搏器”迈向“脑机接口”
然而,国产化的突围,绝不仅仅是解决“有没有”和“贵不贵”的问题。更深层次的竞赛,在于技术本身的持续进化。
就在中国的科技和科研团队攻克各种临床难题的同时,全球范围内的脑起搏器技术也正经历一场从“开环”到“闭环”的革命。这场技术进化,与中国国产化的进程交汇,共同定义了今天我们所见到的脑起搏器。
早期的传统脑起搏器,其工作原理是“单向干预”——系统按照预设程序持续输出固定的电脉冲,如同一个不知疲倦的“电子节拍器”,用以覆盖大脑的异常信号,但它本身并不“知晓”大脑的实时状态。这也是它与能实现“双向交流”的脑机接口(Brain-Computer Interface,BCI)的本质区别。